Kurzajki, znane również jako brodawki, to powszechny problem skórny, który dotyka ludzi w każdym wieku. Choć zazwyczaj są niegroźne, mogą być źródłem dyskomfortu, bólu, a także stanowić defekt estetyczny. Zrozumienie, dlaczego właściwie wychodzą kurzajki, jest kluczowe dla zapobiegania ich powstawaniu i skutecznego radzenia sobie z nimi. Głównym winowajcą tego schorzenia jest wirus brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Warto podkreślić, że istnieje ponad sto typów tego wirusa, a każdy z nich może powodować różne rodzaje brodawek w różnych lokalizacjach na ciele. Zakażenie wirusem HPV nie zawsze prowadzi do natychmiastowego pojawienia się kurzajki. Okres inkubacji może trwać od kilku tygodni do nawet kilku miesięcy, co oznacza, że osoba zakażona może nie być świadoma obecności wirusa przez długi czas.
Wirus ten jest niezwykle podstępny i łatwo przenosi się z osoby na osobę lub poprzez kontakt z zainfekowanymi przedmiotami. Miejsca publiczne, takie jak baseny, siłownie, szatnie czy prysznice, stanowią idealne środowisko do jego rozwoju i rozprzestrzeniania się. Wilgotne i ciepłe otoczenie sprzyja przetrwaniu wirusa na powierzchniach. Nawet drobne skaleczenie, otarcie czy zadrapanie na skórze może stanowić „wrota” dla wirusa, ułatwiając mu wniknięcie do organizmu. Nasz układ odpornościowy odgrywa kluczową rolę w walce z wirusem. Osoby z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych czy stresu, są bardziej podatne na zakażenie i częściej borykają się z nawracającymi kurzajkami.
Po wniknięciu do komórek naskórka, wirus HPV powoduje ich nadmierny wzrost i proliferację, co manifestuje się jako charakterystyczne wyniosłe zmiany na skórze. Lokalizacja i wygląd kurzajki zależą od konkretnego typu wirusa oraz miejsca na ciele, gdzie doszło do infekcji. Zrozumienie tych mechanizmów jest pierwszym krokiem do skutecznego przeciwdziałania. Nie każda osoba eksponowana na wirusa rozwinie kurzajkę. Indywidualne cechy układu immunologicznego decydują o tym, czy organizm będzie w stanie skutecznie zwalczyć infekcję, zanim ta zdąży się objawić. W dalszej części artykułu przyjrzymy się bliżej czynnikom sprzyjającym rozwojowi brodawek oraz sposobom ich leczenia i profilaktyki.
Kluczowe czynniki sprzyjające powstawaniu kurzajek u ludzi
Zrozumienie, dlaczego wychodzą kurzajki, wymaga przyjrzenia się czynnikom, które zwiększają ryzyko zakażenia wirusem HPV i jego rozwoju w formie brodawek. Jednym z najważniejszych aspektów jest kondycja naszego układu odpornościowego. Kiedy bariery obronne organizmu są osłabione, wirus ma znacznie łatwiejsze zadanie, aby się namnożyć i spowodować widoczne zmiany skórne. Stres, niedobór snu, niezdrowa dieta, choroby przewlekłe oraz stosowanie niektórych leków, takich jak kortykosteroidy czy leki po przeszczepach narządów, mogą znacząco obniżyć naszą odporność, czyniąc nas bardziej podatnymi na infekcje wirusowe, w tym na HPV.
Kolejnym istotnym czynnikiem jest ciągły kontakt z wilgocią. Wirus HPV doskonale czuje się w wilgotnym środowisku. Dlatego też osoby, które często korzystają z publicznych basenów, saun, siłowni, wspólnych pryszniców czy szatni, są narażone na większe ryzyko zakażenia. Długotrwałe moczenie skóry, zwłaszcza w miejscach takich jak stopy, może prowadzić do jej zmiękczenia i utraty naturalnej bariery ochronnej, co ułatwia wirusowi wniknięcie do organizmu. Nadmierna potliwość stóp, czyli hiperhydroza, również sprzyja rozwojowi brodawek na stopach, znanych jako kurzajki podeszwowe.
Uszkodzenia skóry stanowią otwarte drzwi dla wirusa. Nawet najmniejsze skaleczenia, otarcia, pęknięcia naskórka czy zadrapania mogą być miejscem, gdzie wirus HPV znajdzie drogę do zakażenia komórek. Dlatego też należy zwracać szczególną uwagę na higienę ran i dbać o szybkie ich gojenie. Dzieci są szczególnie narażone na kurzajki, ponieważ ich układ odpornościowy wciąż się rozwija i nie jest jeszcze tak skuteczny w walce z wirusami. Ponadto, dzieci często bawią się w miejscach, gdzie wirus może łatwo się rozprzestrzeniać, a także mają tendencję do obgryzania paznokci czy drapania skóry, co ułatwia transmisję wirusa.
Oto lista czynników, które mogą zwiększać ryzyko pojawienia się kurzajek:
- Osłabiony układ odpornościowy z powodu stresu, choroby lub leków.
- Częsty kontakt skóry z wilgocią, np. na basenach czy w saunach.
- Nadmierna potliwość, szczególnie stóp.
- Mikrouszkodzenia skóry, takie jak skaleczenia, otarcia czy pęknięcia.
- Bezpośredni kontakt z osobą zakażoną wirusem HPV.
- Korzystanie ze wspólnych przedmiotów osobistego użytku, takich jak ręczniki czy obuwie.
- Obgryzanie paznokci i skórek wokół nich.
- Niewłaściwa higiena osobista.
- Noszenie obcisłego obuwia, które powoduje otarcia i ucisk.
Główne typy kurzajek i ich charakterystyczne lokalizacje
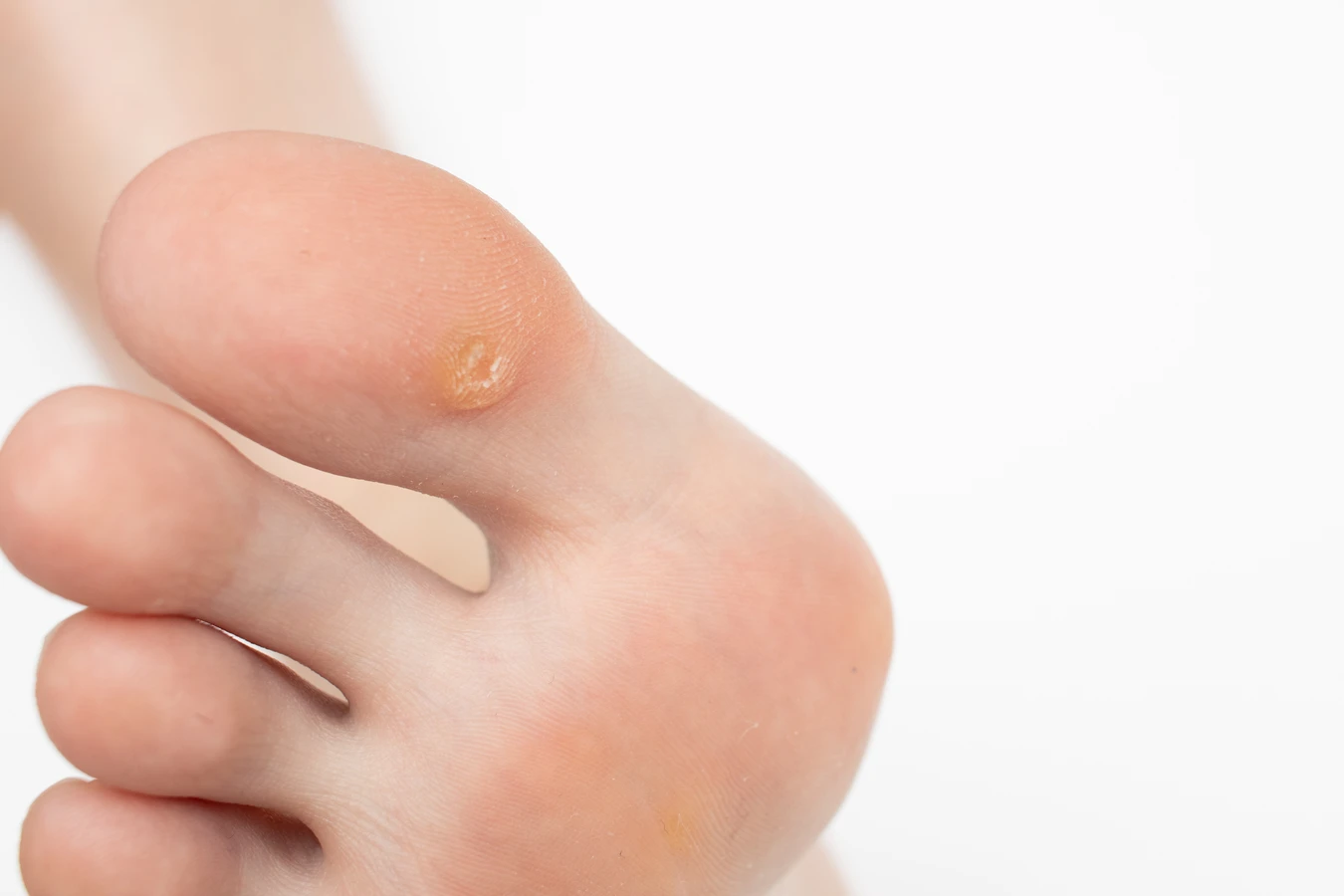
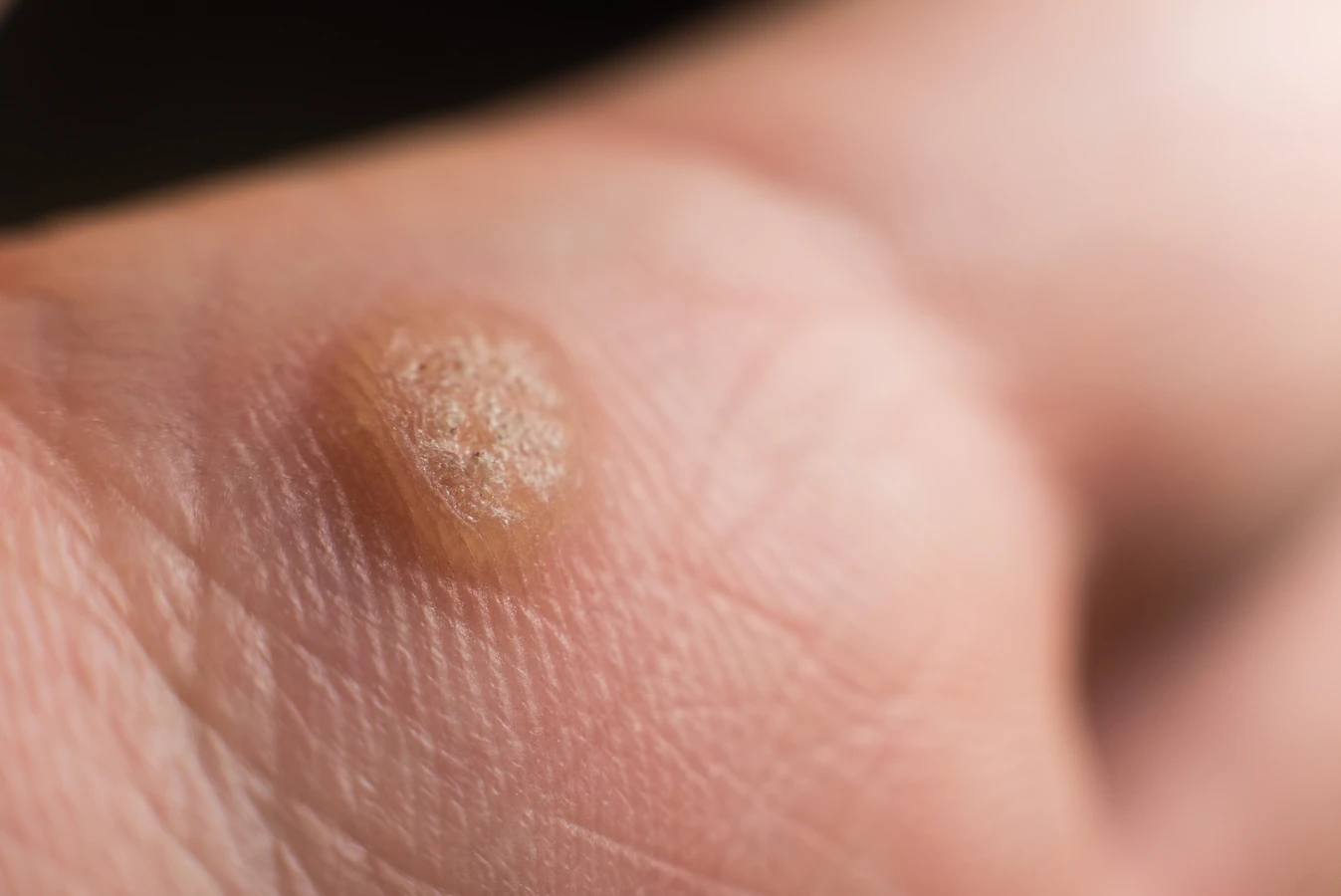
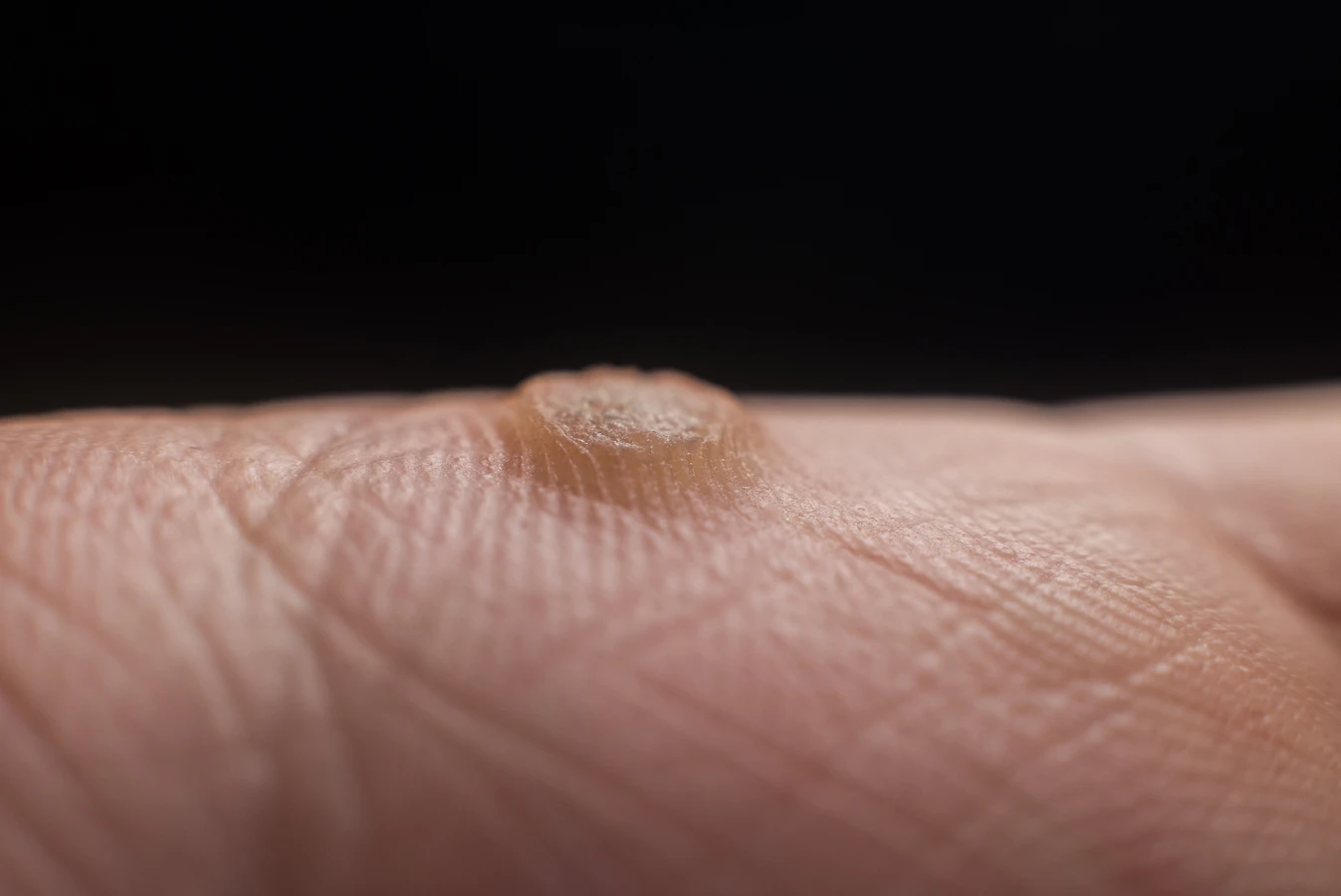
Kolejnym powszechnym typem są brodawki podeszwowe, które rozwijają się na podeszwach stóp. Ich lokalizacja sprawia, że często są one spłaszczone przez nacisk podczas chodzenia, a ich powierzchnia może być pokryta drobnymi, czarnymi punkcikami, które są zatorami naczyń krwionośnych. Brodawki podeszwowe mogą być bolesne, szczególnie podczas stania i chodzenia, co znacząco utrudnia codzienne funkcjonowanie. Często mylone są z odciskami, jednak ich specyficzna budowa i obecność drobnych naczyń krwionośnych odróżniają je od tych zmian.
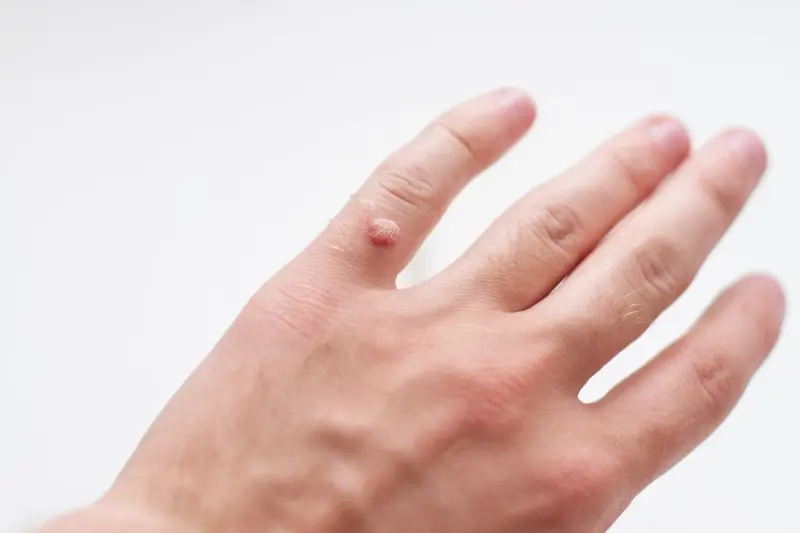
Brodawki płaskie, jak sama nazwa wskazuje, są mniejsze i bardziej płaskie niż brodawki zwykłe. Najczęściej pojawiają się na twarzy, szyi, grzbietach rąk i nogach. Mogą mieć kolor skóry lub być lekko brązowe. Chociaż zazwyczaj nie są bolesne, ich lokalizacja na twarzy może stanowić problem estetyczny. Brodawki płaskie mają tendencję do pojawiania się w większej liczbie, często wzdłuż linii zadrapań lub otarć.
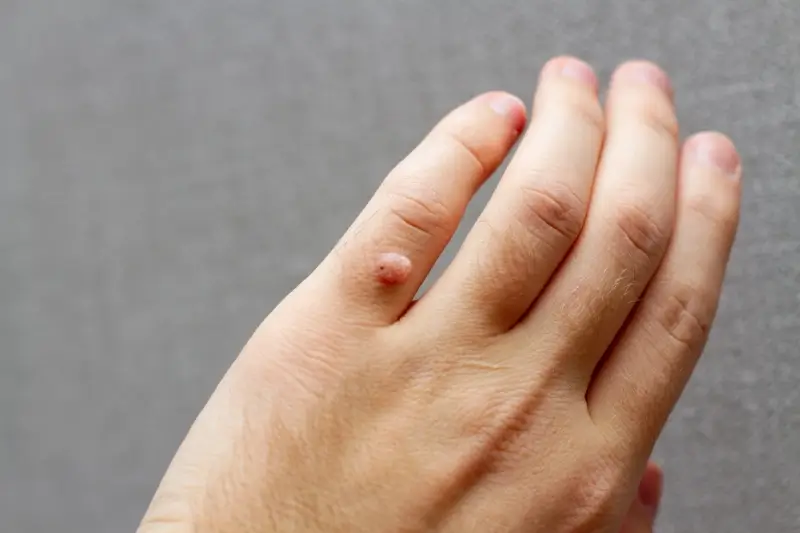
Brodawki nitkowate, zwane również palczastymi, charakteryzują się wydłużonym, cienkim kształtem i najczęściej występują w okolicy ust, nosa, powiek oraz na szyi. Są one zazwyczaj miękkie i mogą szybko rosnąć. Ich obecność w tak wrażliwych miejscach wymaga szczególnej ostrożności i szybkiego działania. Warto również wspomnieć o brodawkach okołopaznokciowych, które rozwijają się wokół paznokci u rąk i stóp. Mogą one powodować ból, utrudniać pielęgnację paznokci, a także prowadzić do rozwoju stanów zapalnych.
Każdy z tych typów kurzajek, mimo różnic w wyglądzie i lokalizacji, ma wspólne podłoże – infekcję wirusem HPV. Dlatego też metody zapobiegania i leczenia często opierają się na tych samych zasadach, choć wybór konkretnej terapii może zależeć od rodzaju i lokalizacji brodawki. Zrozumienie specyfiki poszczególnych odmian pozwala na trafniejsze diagnozowanie i dobór odpowiedniego postępowania.
Jak dochodzi do przenoszenia wirusa brodawczaka ludzkiego?
Dokładne poznanie mechanizmów, dzięki którym wirus brodawczaka ludzkiego (HPV) dostaje się do naszego organizmu, jest kluczowe dla zrozumienia, dlaczego wychodzą kurzajki. Głównym sposobem transmisji jest bezpośredni kontakt skóra do skóry z osobą zakażoną. Wirus znajduje się na powierzchni skóry osoby chorej i może łatwo przejść na skórę zdrowej osoby, nawet jeśli nie są widoczne żadne zmiany skórne. Dotyk zainfekowanej osoby, podanie ręki, czy inne formy bliskiego kontaktu fizycznego stwarzają ryzyko zakażenia.
Bardzo częstym sposobem rozprzestrzeniania się wirusa jest kontakt pośredni, poprzez przedmioty codziennego użytku, które miały kontakt z zainfekowaną skórą. Miejsca publiczne, takie jak baseny, sauny, łaźnie, szatnie, siłownie, a nawet podłogi w hotelowych łazienkach, stanowią idealne środowisko dla wirusa. Wilgotne i ciepłe warunki sprzyjają jego przetrwaniu na powierzchniach takich jak maty, ręczniki, podłogi czy klamki. Dotknięcie takiej powierzchni, a następnie przetarcie ręką oka, nosa czy ust, lub dotknięcie drobnego skaleczenia na skórze, może doprowadzić do infekcji.
Szczególnie narażone są miejsca, gdzie skóra jest uszkodzona. Drobne rany, otarcia, skaleczenia, pęknięcia naskórka czy nawet sucha, spękana skóra stanowią „bramę” dla wirusa. Wirus HPV łatwiej przenika do organizmu przez uszkodzony naskórek niż przez zdrową, nienaruszoną skórę. Dlatego też osoby cierpiące na choroby skóry, takie jak egzema, czy osoby mające skłonność do nadmiernego wysuszania skóry, są bardziej podatne na zakażenie.
Dzieci są grupą szczególnie narażoną na zakażenie wirusem HPV. Wynika to z kilku powodów. Po pierwsze, ich układ odpornościowy jest jeszcze niedojrzały i nie potrafi tak skutecznie zwalczać wirusów. Po drugie, dzieci często przebywają w miejscach, gdzie ryzyko kontaktu z wirusem jest wysokie, jak place zabaw czy baseny. Po trzecie, dzieci mają tendencję do obgryzania paznokci, drapania się i dotykania różnych powierzchni, co ułatwia transmisję wirusa. Rodzice powinni zwracać szczególną uwagę na higienę dzieci i edukować je na temat unikania kontaktu z potencjalnie zainfekowanymi powierzchniami.
Warto również wspomnieć o możliwości samoinokulacji, czyli przenoszenia wirusa z jednej części ciała na inną. Jeśli osoba ma kurzajkę na przykład na palcu, może nieświadomie przenieść wirusa na inne części ciała podczas drapania, dotykania czy obgryzania. Jest to szczególnie częste w przypadku brodawek na dłoniach i stopach. Zrozumienie tych dróg transmisji pozwala na świadome unikanie sytuacji, które mogą prowadzić do zakażenia i dalszego rozprzestrzeniania się kurzajek.
Jak wzmocnić odporność organizmu w walce z wirusem HPV
Kiedy zastanawiamy się, dlaczego wychodzą kurzajki, kluczowe okazuje się zrozumienie roli, jaką odgrywa nasz układ odpornościowy. Silna odporność to najlepsza broń przeciwko wirusowi HPV. Wiele osób nosi w sobie wirusa przez długi czas, nie rozwijając żadnych objawów, właśnie dzięki sprawnie działającemu systemowi immunologicznemu. Wzmocnienie odporności nie tylko pomaga organizmowi zwalczyć istniejącą infekcję, ale także zapobiega jej nawrotom i zmniejsza ryzyko ponownego zakażenia.
Podstawą silnej odporności jest zdrowy styl życia. Odpowiednia, zbilansowana dieta bogata w witaminy i minerały odgrywa fundamentalną rolę. Szczególnie ważne są witaminy C i D, cynk, selen oraz antyoksydanty, które wspomagają funkcjonowanie komórek odpornościowych. Spożywanie dużej ilości warzyw i owoców, produktów pełnoziarnistych, chudego białka i zdrowych tłuszczów dostarcza organizmowi niezbędnych składników odżywczych do prawidłowego działania układu immunologicznego.
Regularna aktywność fizyczna jest kolejnym filarem zdrowej odporności. Ćwiczenia fizyczne poprawiają krążenie krwi, co ułatwia komórkom odpornościowym docieranie do miejsc potencjalnej infekcji. Nie trzeba od razu podejmować intensywnych treningów; nawet umiarkowana aktywność, taka jak spacery, jazda na rowerze czy pływanie, kilka razy w tygodniu, przynosi znaczące korzyści. Ważne jest, aby ruch był regularny i dostosowany do indywidualnych możliwości.
Odpowiednia ilość snu jest absolutnie niezbędna dla regeneracji organizmu i prawidłowego funkcjonowania układu odpornościowego. Podczas snu organizm produkuje cytokiny, które są kluczowe w walce z infekcjami. Niedobór snu osłabia te mechanizmy obronne, czyniąc nas bardziej podatnymi na choroby. Zaleca się, aby dorośli spali od 7 do 9 godzin na dobę.
Zarządzanie stresem jest równie ważne. Przewlekły stres prowadzi do wydzielania kortyzolu, hormonu, który może hamować działanie układu odpornościowego. Techniki relaksacyjne, takie jak medytacja, joga, ćwiczenia oddechowe, czy po prostu poświęcanie czasu na hobby i odpoczynek, mogą pomóc w redukcji poziomu stresu i wzmocnieniu odporności.
Oto kilka praktycznych sposobów na wzmocnienie odporności:
- Stosuj zróżnicowaną dietę bogatą w warzywa, owoce, pełnoziarniste produkty zbożowe, chude białko i zdrowe tłuszcze.
- Zadbaj o odpowiednią suplementację witamin (szczególnie C i D) i minerałów (cynk, selen) po konsultacji z lekarzem.
- Regularnie uprawiaj aktywność fizyczną, dopasowaną do swoich możliwości.
- Zapewnij sobie wystarczającą ilość snu – minimum 7-9 godzin na dobę.
- Naucz się technik radzenia sobie ze stresem, np. medytacja, joga, techniki oddechowe.
- Unikaj używek, takich jak papierosy i nadmierne ilości alkoholu, które osłabiają odporność.
- Dbaj o higienę osobistą, aby minimalizować ryzyko kontaktu z patogenami.
- Regularnie wykonuj badania profilaktyczne, aby monitorować stan zdrowia.
Dlaczego kurzajki nawracają pomimo leczenia?
Często zadawane pytanie brzmi: dlaczego kurzajki nawracają nawet po skutecznym leczeniu? Odpowiedź na to pytanie tkwi w naturze wirusa HPV oraz jego zdolności do ukrywania się w organizmie. Usunięcie widocznej brodawki nie zawsze oznacza całkowite wyeliminowanie wirusa z organizmu. Wirus HPV może pozostawać w uśpieniu w komórkach skóry, nawet po tym, jak kurzajka zniknęła. Kiedy układ odpornościowy jest chwilowo osłabiony lub pojawią się nowe uszkodzenia skóry, wirus może ponownie stać się aktywny i doprowadzić do powstania nowych brodawek.
Nawroty kurzajek mogą być spowodowane również przez niedokończone leczenie. Niektóre metody terapii mogą być skuteczne w usunięciu zewnętrznej zmiany, ale nie niszczą wszystkich zainfekowanych komórek w głębszych warstwach skóry. Wirus może przetrwać w tych komórkach i z czasem doprowadzić do odrodzenia się kurzajki. Dlatego ważne jest, aby stosować się do zaleceń lekarza i dokończyć cały cykl leczenia, nawet jeśli wydaje się, że problem został rozwiązany. W niektórych przypadkach może być konieczne połączenie kilku metod terapeutycznych, aby zapewnić pełną skuteczność.
Samoinokulacja, czyli przenoszenie wirusa z jednej części ciała na inną, jest kolejnym częstym powodem nawrotów. Osoba z kurzajką na dłoni może nieświadomie przenieść wirusa na inne palce lub stopy podczas drapania, dotykania lub obgryzania. Jeśli wirus dostanie się do nowej lokalizacji, może tam wywołać nową infekcję i rozwój kolejnej brodawki. Zapobieganie samoinokulacji polega na unikaniu drapania i dotykania brodawek oraz na utrzymywaniu czystości skóry.
Osłabienie układu odpornościowego odgrywa kluczową rolę w nawrotach kurzajek. Jak wspomniano wcześniej, silna odporność jest w stanie kontrolować wirusa HPV. Jednakże, jeśli organizm przechodzi przez okres stresu, niedoboru snu, choroby, lub przyjmuje leki immunosupresyjne, jego zdolność do zwalczania wirusa może zostać osłabiona. W takich sytuacjach wirus może się reaktywować i doprowadzić do pojawienia się nowych brodawek. Dbanie o ogólny stan zdrowia i wzmacnianie odporności jest zatem niezbędne w zapobieganiu nawrotom.
Wreszcie, ciągła ekspozycja na wirusa HPV w środowisku również może przyczyniać się do nawrotów. Jeśli osoba często przebywa w miejscach publicznych, takich jak baseny czy siłownie, gdzie wirus jest powszechny, ryzyko ponownego zakażenia jest podwyższone. Nawet jeśli organizm poradził sobie z poprzednią infekcją, może dojść do ponownego zakażenia nowym szczepem wirusa lub reaktywacji uśpionego wirusa w innej części ciała. Dbałość o higienę w miejscach publicznych i stosowanie się do zasad profilaktyki są tutaj niezwykle ważne.
Nowoczesne metody leczenia i zapobiegania kurzajkom
Zrozumienie, dlaczego wychodzą kurzajki, otwiera drzwi do poznania skutecznych metod ich leczenia i zapobiegania. Współczesna medycyna oferuje szeroki wachlarz terapii, które pozwalają na skuteczne usuwanie brodawek i minimalizowanie ryzyka nawrotów. Wybór odpowiedniej metody zależy od rodzaju kurzajki, jej lokalizacji, wielkości, liczby zmian oraz indywidualnych predyspozycji pacjenta. Konsultacja z lekarzem dermatologiem jest kluczowa dla ustalenia optymalnego planu leczenia.
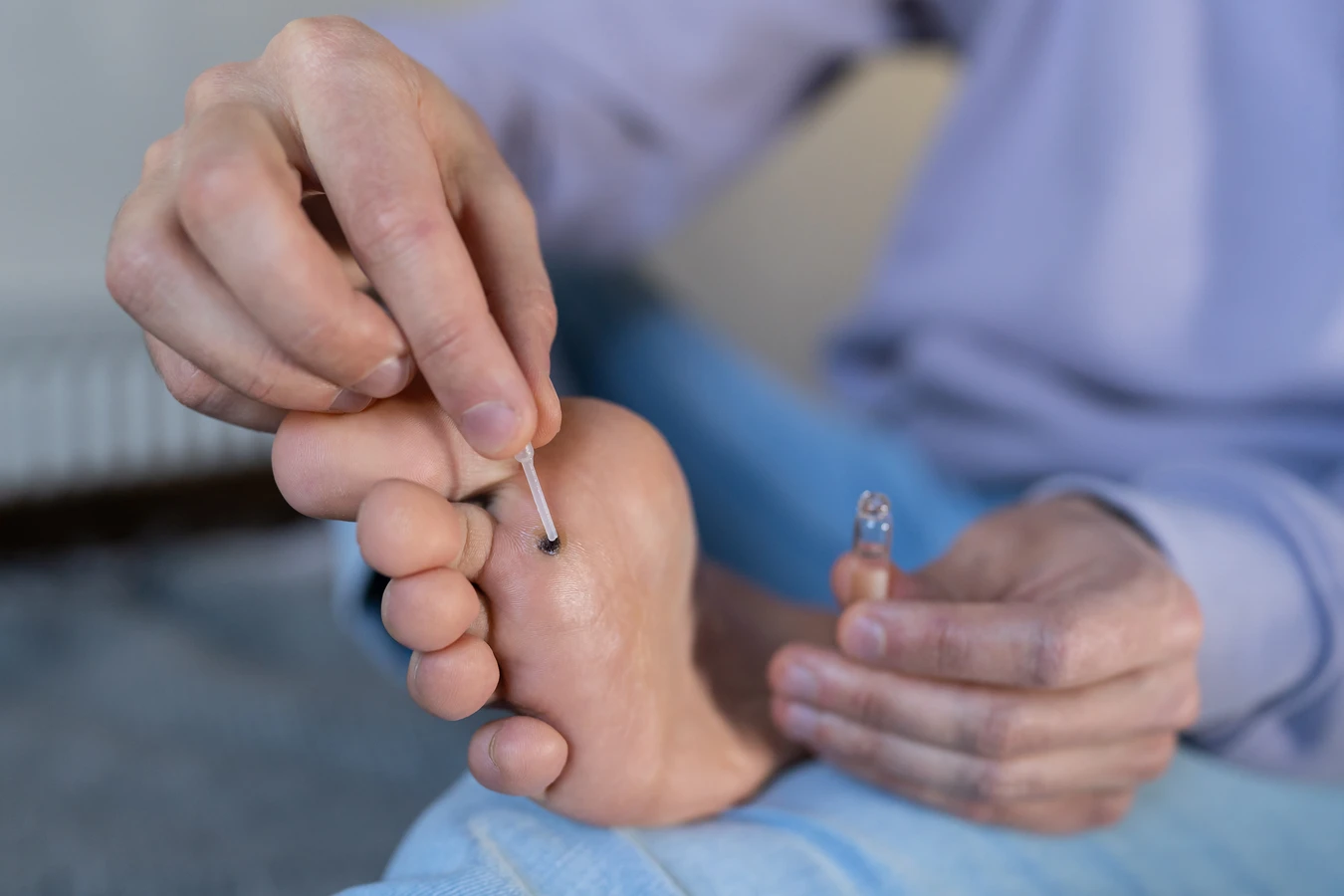
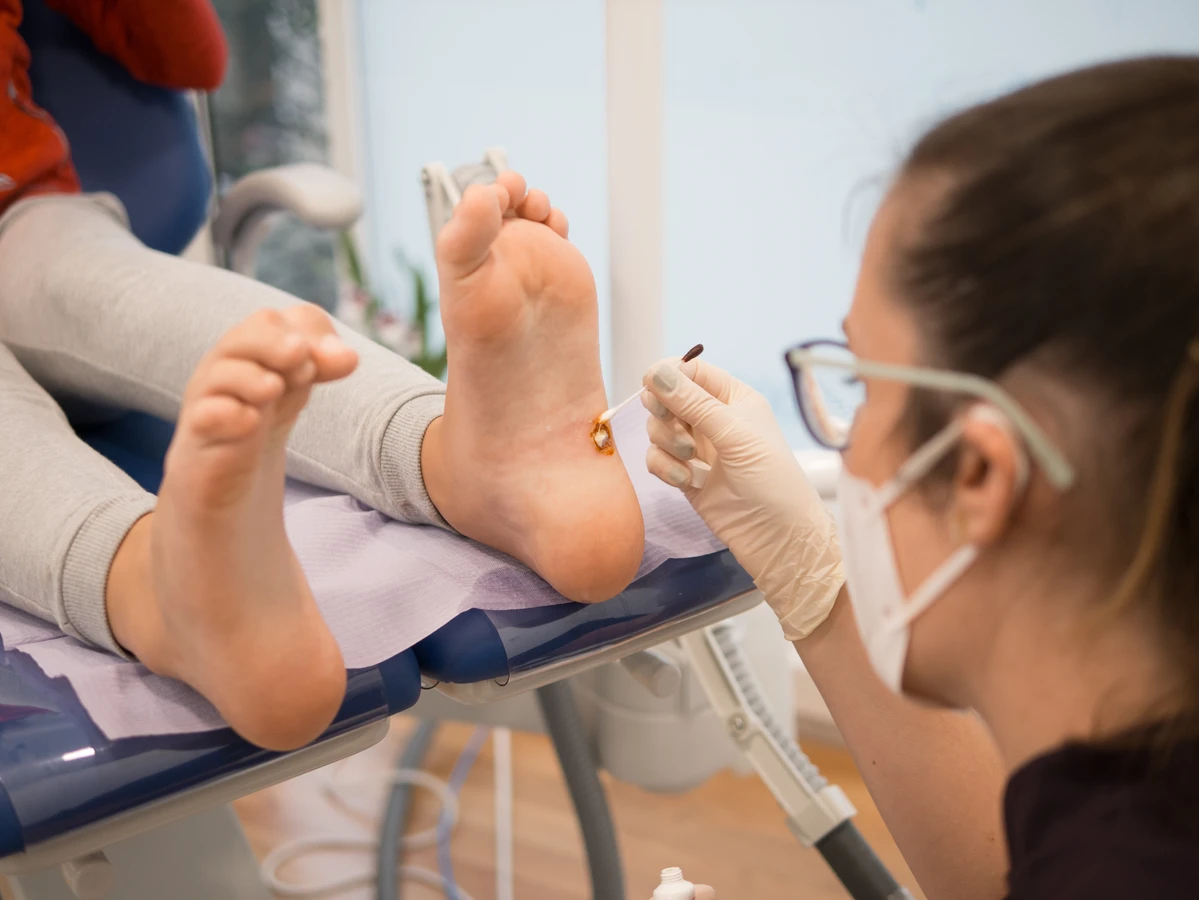
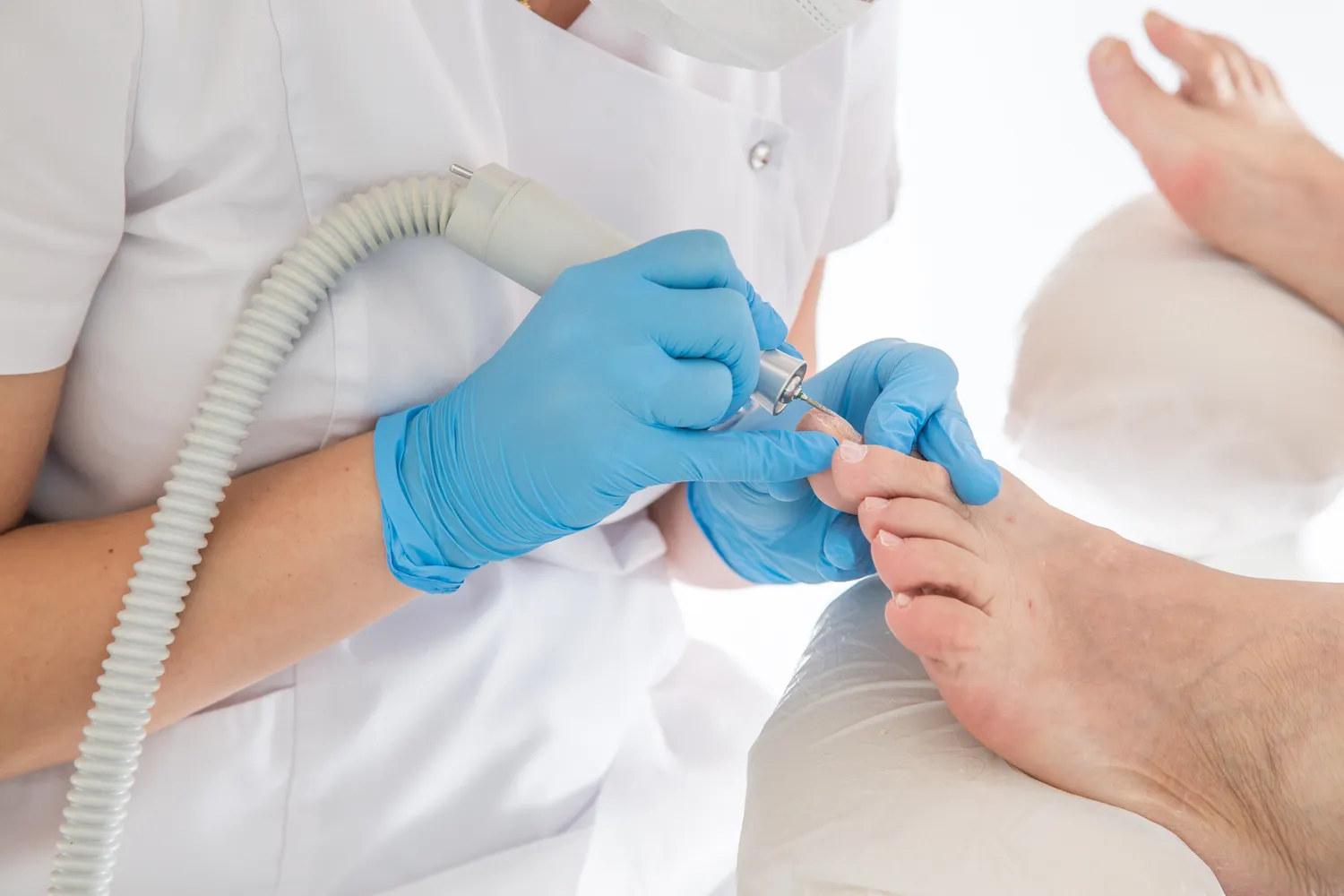
Jedną z najczęściej stosowanych metod jest krioterapia, czyli wymrażanie kurzajek. Polega ona na aplikacji ciekłego azotu na brodawkę, co powoduje jej zamrożenie i zniszczenie. Zabieg ten jest zazwyczaj skuteczny, choć może wymagać kilku sesji, zwłaszcza w przypadku głębiej położonych lub opornych zmian. Po zabiegu może pojawić się niewielki obrzęk i zaczerwienienie, a także pęcherz.
Kolejną popularną metodą jest elektrokoagulacja, czyli wypalanie kurzajek za pomocą prądu elektrycznego. Ta metoda jest szczególnie skuteczna w przypadku większych brodawek. Zabieg wykonywany jest w znieczuleniu miejscowym i wymaga precyzji, aby uniknąć uszkodzenia otaczającej skóry. Po zabiegu pozostaje strupek, który następnie odpada.
Leczenie farmakologiczne obejmuje stosowanie preparatów zawierających kwasy salicylowy lub mlekowy, które działają złuszczająco na zrogowaciały naskórek kurzajki. Są to zazwyczaj maści, plastry lub płyny dostępne bez recepty, które można stosować samodzielnie w domu. Ważne jest regularne stosowanie preparatu i cierpliwość, ponieważ efekty mogą być widoczne dopiero po kilku tygodniach. W niektórych przypadkach lekarz może przepisać silniejsze leki na receptę.
Coraz większą popularność zdobywają laserowe metody usuwania kurzajek. Laser, emitując skoncentrowaną wiązkę światła, niszczy tkankę brodawki, skutecznie ją usuwając. Metoda ta jest precyzyjna, zazwyczaj szybka i wiąże się z mniejszym ryzykiem bliznowacenia w porównaniu do niektórych tradycyjnych metod. Po zabiegu laserowym skóra może być zaczerwieniona i lekko obrzęknięta.
W przypadku trudnych do leczenia lub rozległych zmian, lekarz może rozważyć chirurgiczne usunięcie kurzajki. Zabieg ten polega na wycięciu brodawki przy użyciu skalpela. Jest to metoda inwazyjna, która zazwyczaj wymaga zastosowania znieczulenia miejscowego i pozostawia niewielką bliznę. Po zabiegu konieczna jest odpowiednia pielęgnacja rany.
W kontekście zapobiegania, kluczowe jest dbanie o higienę osobistą, unikanie kontaktu z potencjalnie zainfekowanymi powierzchniami, stosowanie obuwia ochronnego w miejscach publicznych (np. na basenie) oraz wzmacnianie układu odpornościowego. W przypadku osób o obniżonej odporności, lekarz może zalecić dodatkowe środki ostrożności.