Kurzajki, zwane również brodawkami, to powszechny problem dermatologiczny, który dotyka osoby w każdym wieku. Choć zazwyczaj niegroźne, mogą stanowić uciążliwość estetyczną i powodować dyskomfort. Zrozumienie mechanizmu ich powstawania jest kluczowe do skutecznego zapobiegania i leczenia. Głównym winowajcą kurzajek jest wirus brodawczaka ludzkiego, znany pod skrótem HPV. Istnieje ponad sto jego typów, a każdy z nich może wywoływać różne rodzaje brodawek w zależności od miejsca infekcji i predyspozycji organizmu. Wirus ten jest niezwykle powszechny i łatwo przenosi się drogą kontaktu bezpośredniego, a także pośrednio, poprzez zakażone powierzchnie.
Infekcja wirusem HPV prowadzi do niekontrolowanego namnażania się komórek naskórka, co manifestuje się jako charakterystyczne zmiany skórne. Wirus atakuje głównie miejsca, gdzie bariera ochronna skóry jest osłabiona, na przykład drobne skaleczenia, otarcia czy pęknięcia. Okres inkubacji wirusa może być różny, od kilku tygodni do nawet kilku miesięcy, co sprawia, że często trudno jest jednoznacznie wskazać moment i źródło zakażenia. Warto podkreślić, że nie każda ekspozycja na wirusa HPV skutkuje rozwojem kurzajki. Odporność organizmu odgrywa tu znaczącą rolę – silny układ immunologiczny jest w stanie skutecznie zwalczyć infekcję, zanim ta zdąży się rozwinąć.
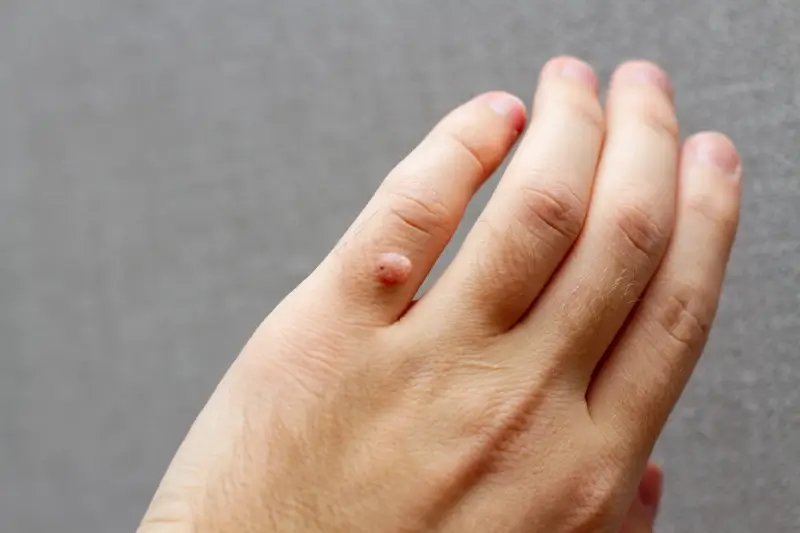
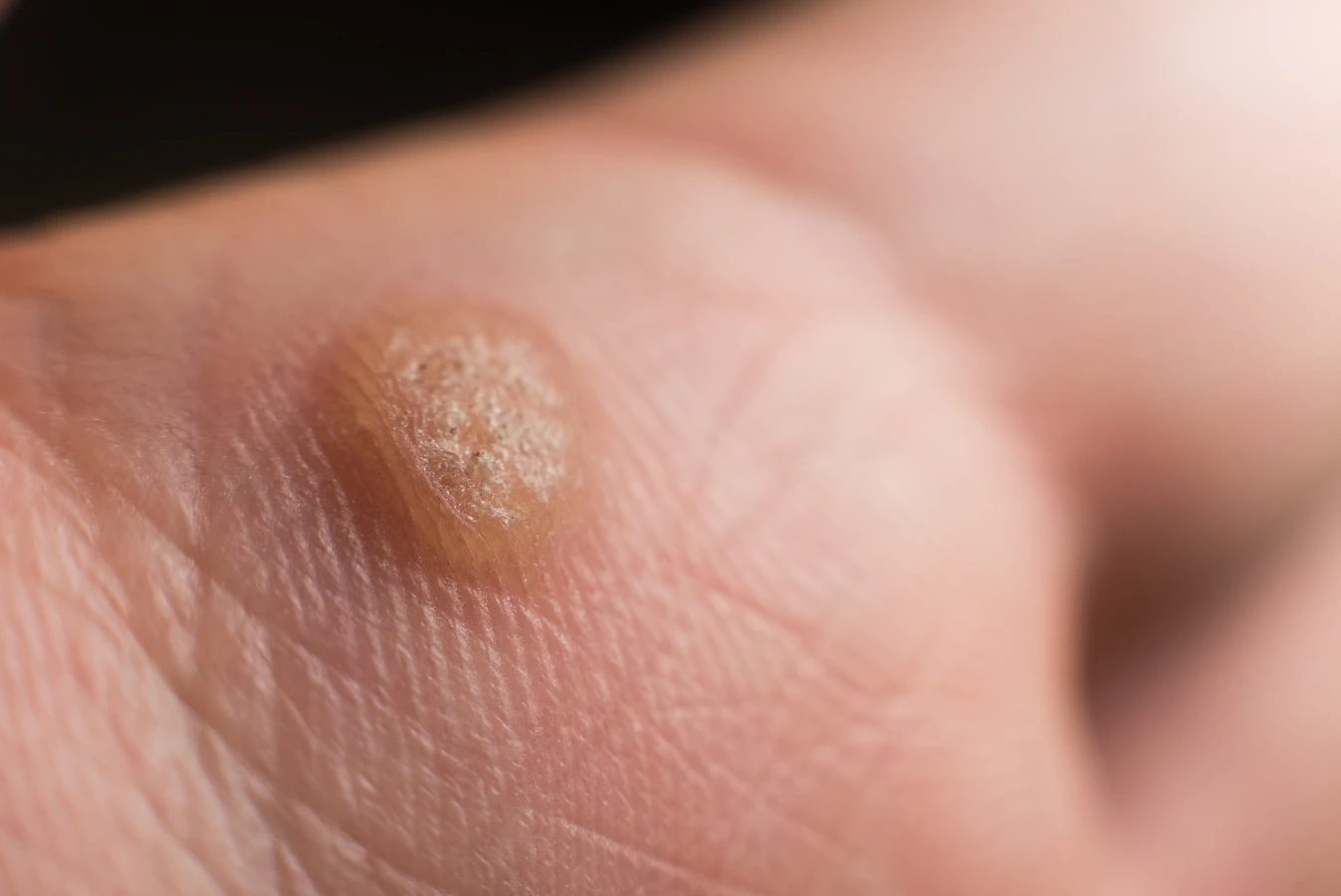
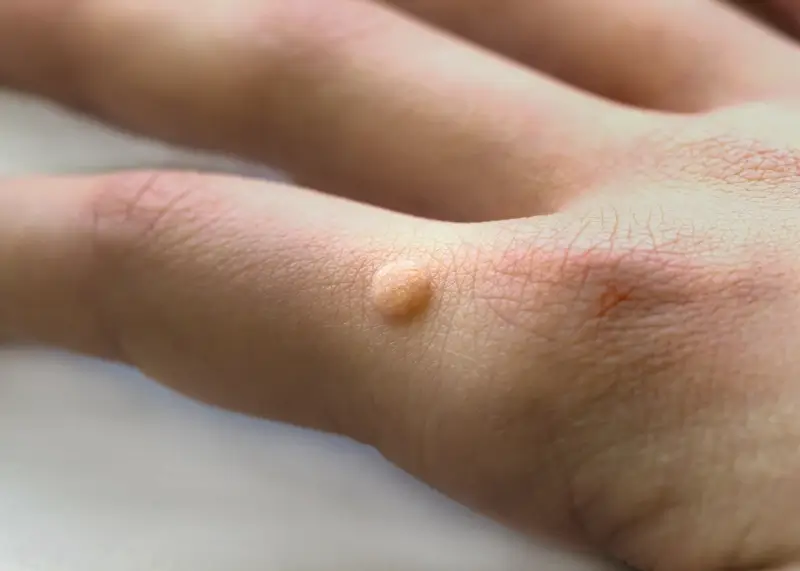
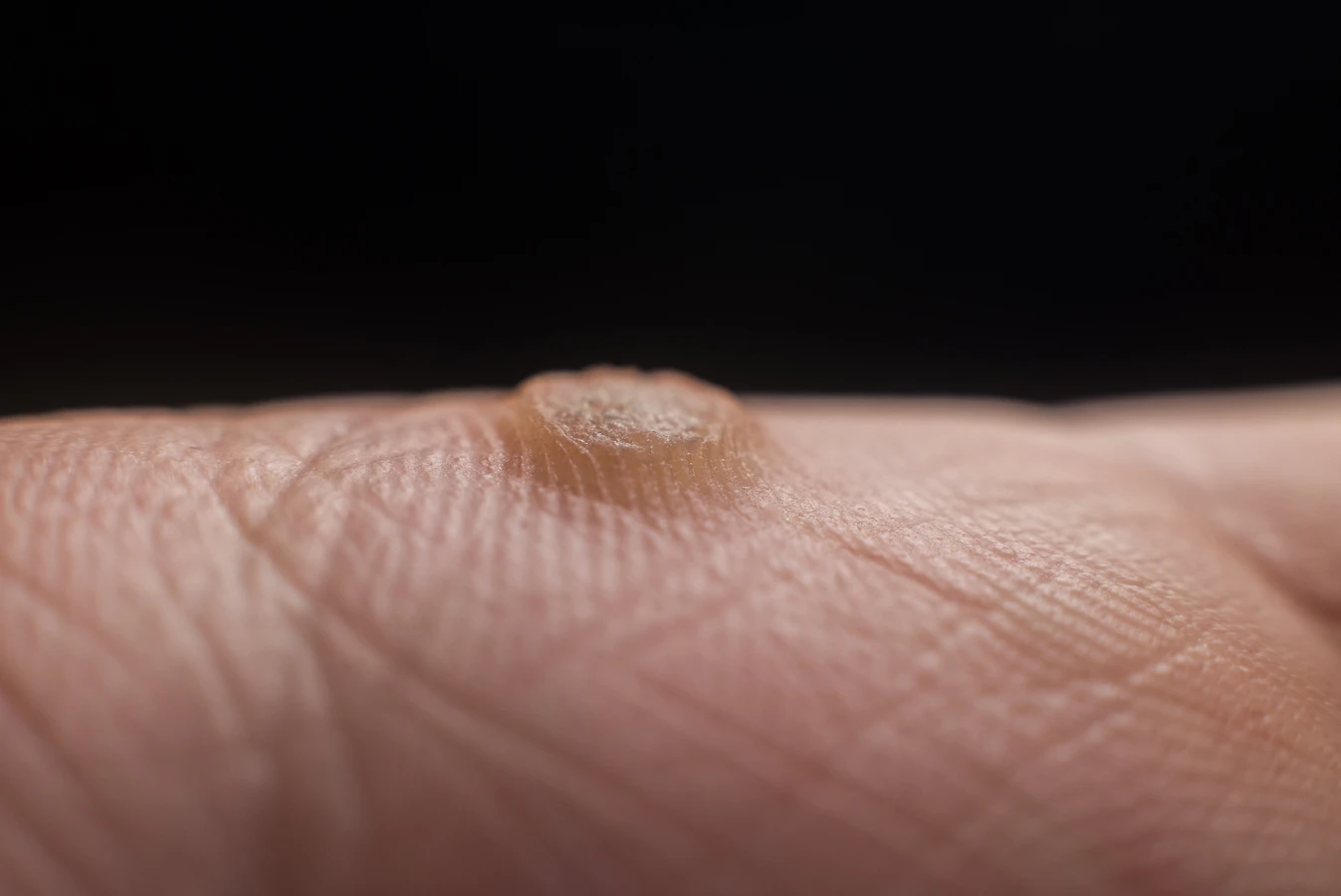
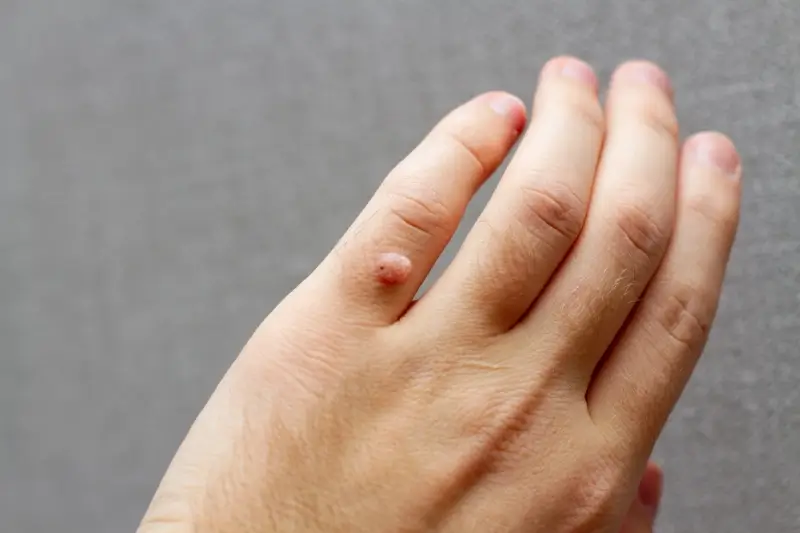
Rozpoznanie kurzajki zazwyczaj nie stanowi problemu. Najczęściej przybierają one postać twardych, szorstkich grudek o nieregularnej powierzchni, które mogą być lekko uwypuklone ponad poziom skóry. Ich kolor może być zbliżony do naturalnego koloru skóry, ale czasami przybierają odcień żółtawy, szary lub brązowawy. Lokalizacja kurzajek jest bardzo zróżnicowana – mogą pojawić się na dłoniach, stopach, palcach, a nawet na twarzy czy narządach płciowych, choć te ostatnie są wywoływane przez inne typy HPV i wymagają odrębnego podejścia. Brodawki na stopach, zwane kurzajkami podeszwowymi, często są bolesne podczas chodzenia ze względu na nacisk ciała.
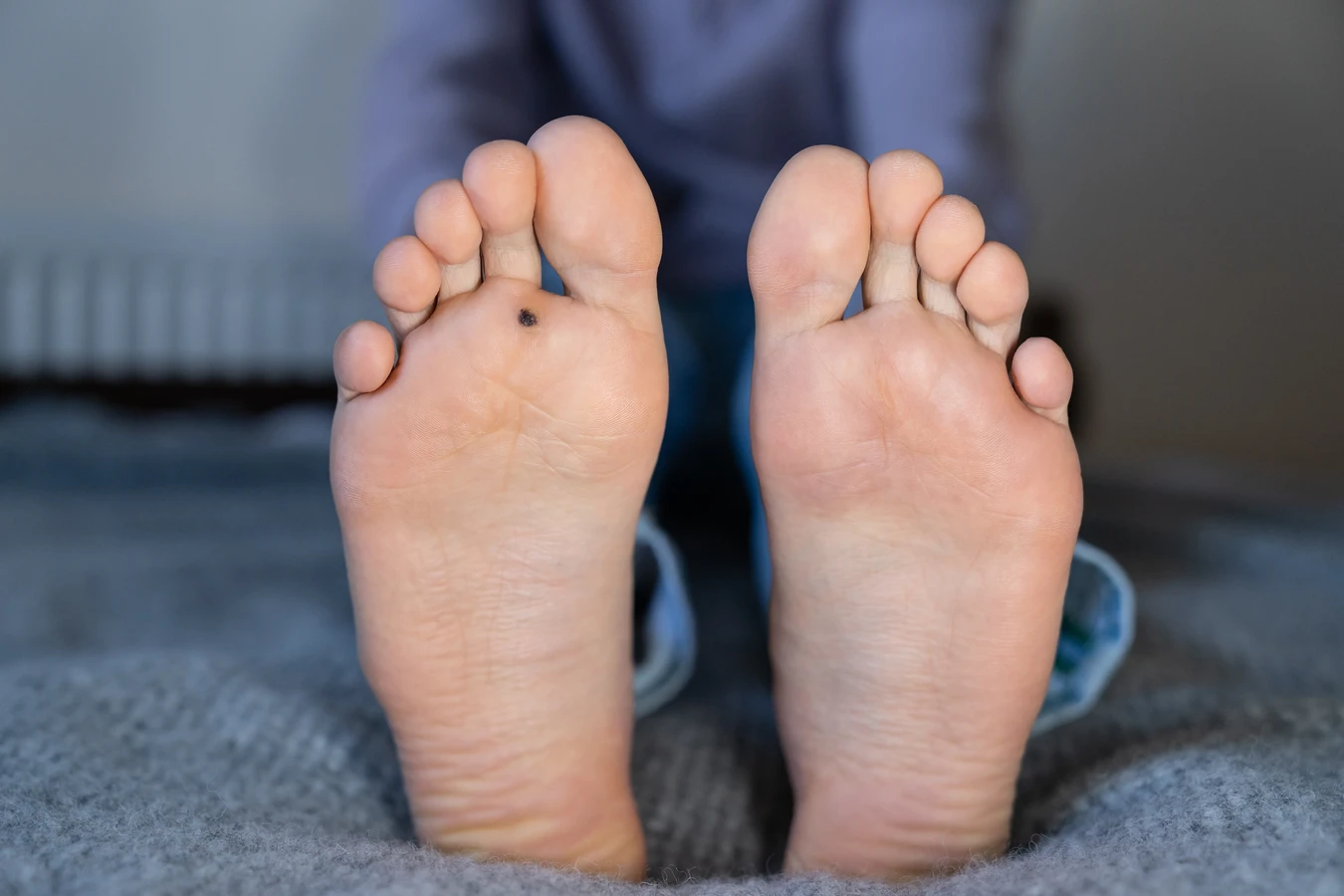
Niektóre kurzajki mogą mieć na powierzchni drobne, czarne punkciki. Są to zatkane naczynia krwionośne, które zaopatrują brodawkę w składniki odżywcze. Ich obecność jest silnym wskaźnikiem obecności kurzajki. Warto pamiętać, że kurzajki mogą się szybko rozprzestrzeniać, zwłaszcza jeśli są drażnione lub uszkadzane. Samodzielne usuwanie kurzajek, na przykład poprzez skubanie, może prowadzić do ich rozsiewu i powstawania nowych zmian, a także zwiększa ryzyko infekcji bakteryjnej. Dlatego też, w przypadku wątpliwości co do charakteru zmiany skórnej lub gdy kurzajka jest bolesna, duża lub szybko się powiększa, konsultacja z lekarzem dermatologiem jest wskazana.
Główne drogi przenoszenia wirusa brodawczaka ludzkiego
Wirus brodawczaka ludzkiego (HPV), będący przyczyną kurzajek, jest niezwykle zaraźliwy i potrafi przetrwać w środowisku zewnętrznym, co ułatwia jego transmisję. Najczęstszą drogą zakażenia jest kontakt bezpośredni skóra do skóry z osobą zakażoną. Dotyczy to zarówno osób dorosłych, jak i dzieci. Dotknięcie kurzajki lub obszaru skóry nią objętego, a następnie dotknięcie własnej skóry, może prowadzić do przeniesienia wirusa. Jest to szczególnie łatwe w miejscach, gdzie skóra jest uszkodzona, na przykład przez drobne skaleczenia, zadrapania czy pęknięcia naskórka.
Równie powszechną drogą infekcji jest kontakt pośredni, za pośrednictwem zakażonych przedmiotów i powierzchni. Miejsca publiczne, takie jak baseny, siłownie, przebieralnie, a także wspólne ręczniki, dywaniki czy narzędzia do manicure, mogą być siedliskiem wirusa. Wilgotne i ciepłe środowiska sprzyjają przeżyciu HPV, co sprawia, że tego typu miejscach ryzyko zakażenia jest podwyższone. Dzielenie się rzeczami osobistymi, takimi jak klapki pod prysznicem, może również prowadzić do transmisji wirusa.
Istotnym czynnikiem sprzyjającym zakażeniu HPV jest osłabiona odporność organizmu. Osoby z obniżoną funkcją układu odpornościowego, na przykład po przebytych chorobach, w trakcie leczenia immunosupresyjnego, czy zmagające się z innymi schorzeniami, są bardziej podatne na infekcje wirusowe, w tym na rozwój kurzajek. W takich przypadkach nawet niewielka ekspozycja na wirusa może doprowadzić do infekcji.
Szczególną uwagę należy zwrócić na kurzajki zlokalizowane na stopach, zwane brodawkami podeszwowymi. Są one często nabywane w miejscach, gdzie wiele osób chodzi boso, takich jak szatnie sportowe, baseny czy publiczne prysznice. Wilgoć i wysoka temperatura sprzyjają namnażaniu się wirusa w tych miejscach. Brodawki na dłoniach i palcach często rozprzestrzeniają się poprzez dotykanie zainfekowanych powierzchni, a następnie własnej skóry, na przykład podczas drapania czy dotykania twarzy.
Należy również pamiętać o możliwości przeniesienia wirusa z jednej części ciała na drugą. Jeśli osoba ma kurzajkę na dłoni, a następnie dotyka swojej stopy, może zainfekować również tę część ciała. To zjawisko, znane jako autoinokulacja, może prowadzić do rozprzestrzeniania się zmian w obrębie całego organizmu. Dlatego też, nawet jeśli kurzajka nie sprawia bólu, ważne jest, aby unikać jej dotykania, drapania czy prób samodzielnego usuwania, które mogą prowadzić do rozsiewu wirusa.
Warto podkreślić, że nie każdy kontakt z wirusem HPV skutkuje rozwojem brodawek. Układ odpornościowy zdrowego człowieka często potrafi skutecznie zwalczyć wirusa, zanim ten zdąży wywołać widoczne zmiany. Jednak u niektórych osób, zwłaszcza tych z osłabioną odpornością, wirus może przetrwać i doprowadzić do rozwoju kurzajek. Czas inkubacji wirusa jest zmienny i może wynosić od kilku tygodni do nawet kilku miesięcy, co sprawia, że zidentyfikowanie źródła zakażenia może być trudne.
Czynniki zwiększające ryzyko pojawienia się kurzajek

Stan skóry odgrywa również kluczową rolę. Wirus HPV najłatwiej wnika w uszkodzoną skórę. Drobne skaleczenia, otarcia, pęknięcia naskórka, a także miejsca objęte stanami zapalnymi, takie jak egzema czy łuszczyca, stanowią otwartą bramę dla wirusa. Dlatego też osoby, które często mają kontakt z wodą, pracownicy fizyczni narażeni na mikrourazy skóry, czy osoby z problemami dermatologicznymi, są bardziej podatne na infekcję. Szczególnie narażone są dłonie i stopy, które mają częsty kontakt z różnymi powierzchniami i są bardziej podatne na uszkodzenia.
Środowisko, w którym przebywamy, ma niebagatelne znaczenie. Miejsca publiczne o podwyższonej wilgotności i temperaturze, takie jak baseny, sauny, siłownie, czy wspólne prysznice, są idealnymi siedliskami dla wirusa HPV. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko zakażenia, zwłaszcza brodawkami podeszwowymi. Wirus może przetrwać na powierzchniach takich jak podłogi, ręczniki, maty czy sprzęt do ćwiczeń, a następnie łatwo przenieść się na skórę.
Styl życia również może wpływać na ryzyko pojawienia się kurzajek. Niewłaściwa dieta, brak odpowiedniej ilości snu, przewlekły stres – wszystko to może osłabiać układ odpornościowy. Osoby, które często podróżują i korzystają z różnych obiektów noclegowych, również mogą być bardziej narażone, jeśli nie zachowują odpowiedniej higieny.
Wiek również odgrywa rolę, choć kurzajki mogą pojawić się u osób w każdym wieku. Dzieci i młodzież, ze względu na rozwijający się układ odpornościowy i częstszy kontakt z rówieśnikami, są bardziej podatne na infekcje. Jednak osoby starsze, z naturalnie osłabionym układem odpornościowym, również mogą częściej zmagać się z tym problemem. Warto też wspomnieć o osobach pracujących w zawodach, gdzie dochodzi do stałego kontaktu skóry z wodą lub substancjami drażniącymi, co osłabia jej barierę ochronną.
Współistnienie innych infekcji wirusowych lub bakteryjnych może również wpływać na podatność na HPV. W takich sytuacjach organizm może być osłabiony i mniej skutecznie radzić sobie z nowymi patogenami. Warto również pamiętać, że niektóre typy wirusa HPV są bardziej agresywne i łatwiej wywołują zmiany skórne niż inne. Zrozumienie tych czynników pozwala na podjęcie odpowiednich kroków profilaktycznych i minimalizowanie ryzyka zakażenia.
Różne rodzaje kurzajek i ich charakterystyczne cechy
Kurzajki, choć wywoływane przez ten sam wirus HPV, mogą przybierać różne formy, różniące się wyglądem, lokalizacją i sposobem rozprzestrzeniania się. Zrozumienie tych różnic jest kluczowe dla prawidłowej diagnozy i wyboru odpowiedniej metody leczenia. Najczęściej spotykanym typem są kurzajki zwykłe, zwane również brodawkami zwykłymi. Pojawiają się zazwyczaj na dłoniach, palcach i łokciach. Mają one postać twardych, szorstkich grudek, często o nierównej powierzchni, przypominającej kalafior. Mogą być pojedyncze lub występować w skupiskach. Ich kolor jest zazwyczaj zbliżony do barwy skóry, ale czasami mogą być lekko szarawe lub brązowe.
Kolejnym często występującym rodzajem są kurzajki podeszwowe, które lokalizują się na podeszwach stóp. Ze względu na nacisk wywierany podczas chodzenia, zazwyczaj są one spłaszczone i mogą być bardzo bolesne. Często tworzą się w skupiskach, tworząc mozaikę brodawek. Charakterystycznym objawem brodawek podeszwowych są czarne punkciki na powierzchni, będące zatkanymi naczyniami krwionośnymi. Mogą być mylone z odciskami, jednak brak wyraźnej warstwy rogowej i obecność czarnych kropek wskazują na ich wirusowe pochodzenie.
Kurzajki płaskie, jak sama nazwa wskazuje, przybierają postać płaskich, gładkich grudek, lekko uniesionych ponad powierzchnię skóry. Najczęściej pojawiają się na twarzy, szyi, dłoniach i kolanach, zwłaszcza u dzieci i młodzieży. Mogą mieć kolor skóry lub być lekko brązowate. Często występują w większej liczbie, tworząc linie lub skupiska, co może być wynikiem autoinokulacji poprzez drapanie.
Kurzajki nitkowate, zwane również palczastymi, są charakterystyczne ze względu na swój wydłużony, nitkowaty kształt. Pojawiają się najczęściej w okolicy ust, nosa, na powiekach i szyi. Są one cienkie i mogą przypominać małe narośla na skórze. Ze względu na lokalizację, mogą być uciążliwe i wymagać ostrożnego leczenia.
Kurzajki mozaikowe to skupiska drobnych brodawek, które zlewają się ze sobą, tworząc większą, nierówną powierzchnię. Często występują na dłoniach i stopach, a ich leczenie bywa trudniejsze ze względu na rozległość zmian.
Należy również wspomnieć o brodawkach płciowych, zwanych kłykcinami kończystymi. Są one wywoływane przez inne typy wirusa HPV niż kurzajki skórne i lokalizują się w okolicach narządów płciowych i odbytu. Mają postać drobnych, miękkich grudek, często o kalafiorowatym wyglądzie. Są one przenoszone drogą płciową i wymagają odrębnego podejścia diagnostycznego i terapeutycznego.
Ważne jest, aby odróżnić kurzajki od innych zmian skórnych, takich jak znamiona, brodawki łojotokowe czy zmiany nowotworowe. W przypadku wątpliwości co do charakteru zmiany, zawsze należy skonsultować się z lekarzem dermatologiem, który na podstawie badania klinicznego postawi prawidłową diagnozę.
Domowe sposoby i metody leczenia na kurzajki
Choć kurzajki są często odporne na leczenie i mogą nawracać, istnieje wiele metod, zarówno medycznych, jak i domowych, które mogą pomóc w ich usunięciu. W przypadku łagodnych i niewielkich zmian, wiele osób decyduje się na wypróbowanie domowych sposobów, które często opierają się na naturalnych składnikach i tradycyjnych metodach. Należy jednak pamiętać, że skuteczność tych metod bywa różna i nie zawsze są one wystarczająco silne, aby poradzić sobie z uporczywymi brodawkami. Zawsze warto zachować ostrożność i unikać metod, które mogą prowadzić do podrażnień, infekcji lub blizn.
Jednym z popularnych domowych sposobów jest stosowanie kwasu salicylowego, dostępnego w aptekach w postaci plastrów, maści czy płynów. Kwas salicylowy działa złuszczająco, stopniowo usuwając kolejne warstwy brodawki. Aplikacja powinna być regularna i zgodna z instrukcją na opakowaniu. Przed nałożeniem preparatu, często zaleca się zmiękczenie skóry w ciepłej wodzie i delikatne zeskrobanie powierzchni brodawki.
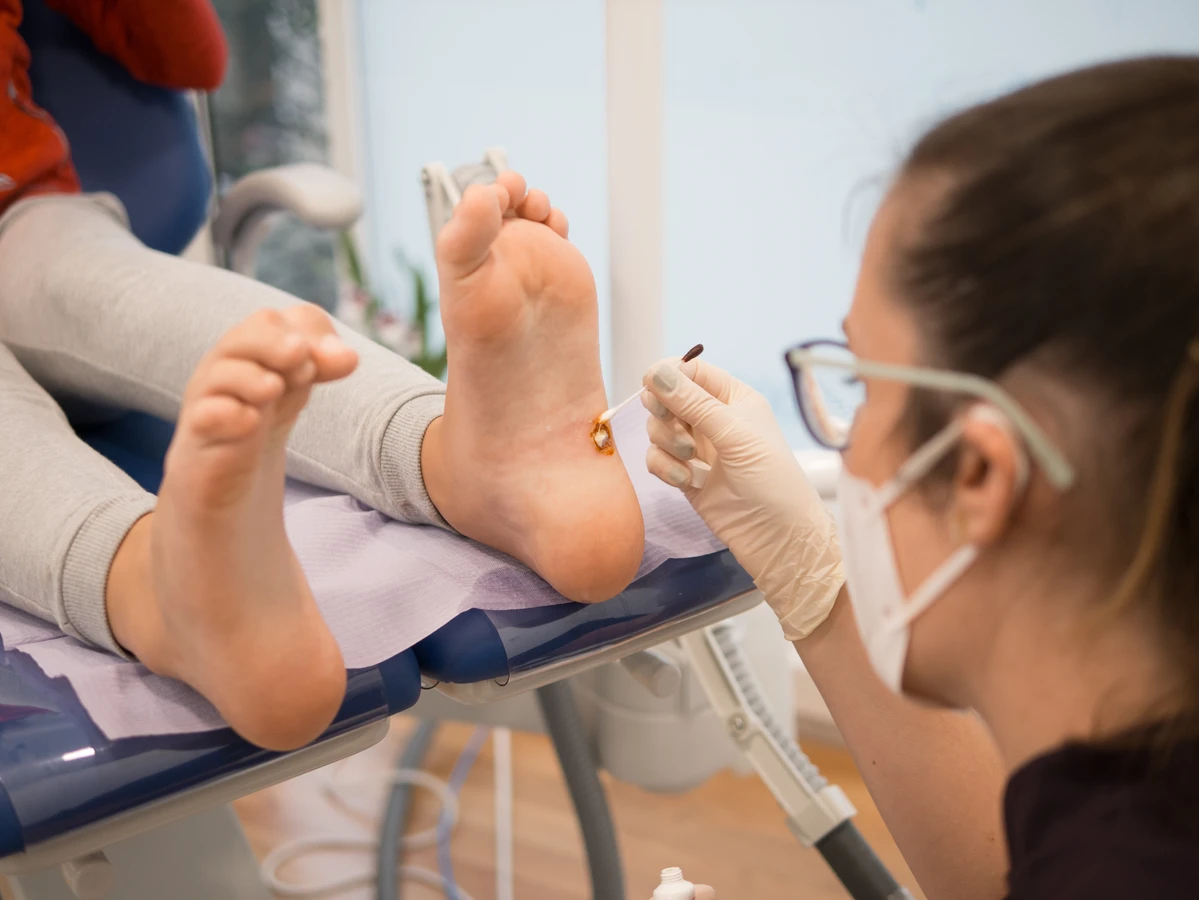
Innym często stosowanym środkiem jest tzw. „zamrażanie” kurzajek, dostępne w aptekach w postaci aerozoli. Metoda ta polega na aplikacji niskiej temperatury, która uszkadza komórki wirusa HPV, prowadząc do obumarcia brodawki. Zabieg ten powinien być wykonany zgodnie z instrukcją, aby uniknąć poparzeń lub odmrożeń.
Wielu ludzi sięga również po naturalne metody, choć ich skuteczność bywa przedmiotem dyskusji. Do popularnych domowych środków należą:
- Czosnek: Jego antybakteryjne i przeciwwirusowe właściwości mogą pomóc w walce z wirusem. Zaleca się przyłożenie rozgniecionego ząbka czosnku do brodawki i zabezpieczenie go plastrem na noc.
- Ocet jabłkowy: Kwas zawarty w occie jabłkowym może pomóc w rozpuszczeniu tkanki brodawki. Należy nasączyć wacik octem, przyłożyć do kurzajki i zabezpieczyć plastrem.
- Sok z cytryny: Podobnie jak ocet, sok z cytryny zawiera kwasy, które mogą działać złuszczająco.
- Olejek z drzewa herbacianego: Posiada właściwości antyseptyczne i przeciwwirusowe. Należy stosować go punktowo, po rozcieńczeniu z olejem bazowym, aby uniknąć podrażnień.
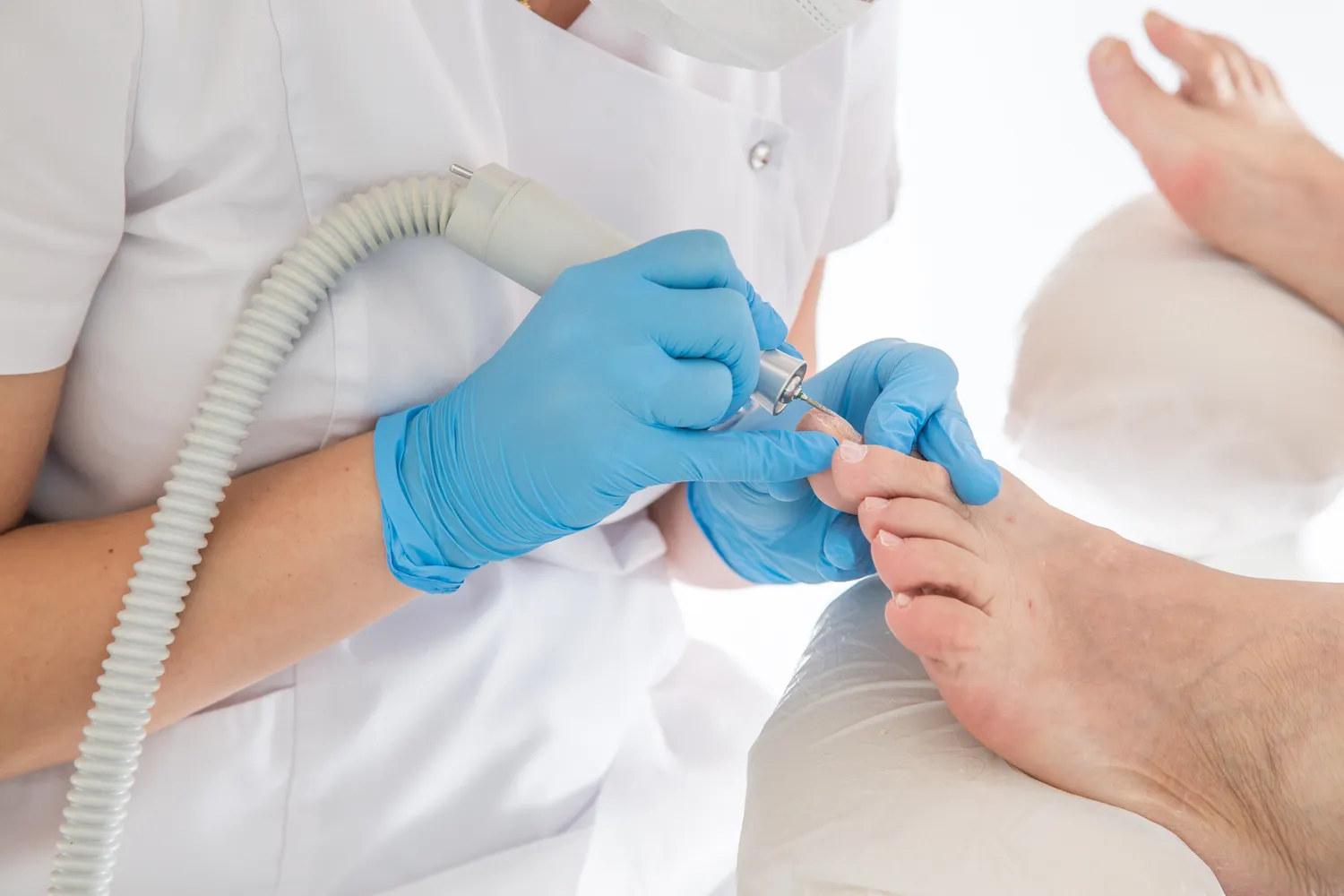
Warto podkreślić, że domowe sposoby wymagają cierpliwości i regularności. Czasem potrzeba kilku tygodni lub nawet miesięcy, aby zobaczyć efekty. Jeśli domowe metody nie przynoszą rezultatów, lub gdy kurzajka jest bolesna, duża, szybko się rozprzestrzenia lub znajduje się w trudnym miejscu (np. na twarzy), należy skonsultować się z lekarzem dermatologiem. Lekarz może zaproponować bardziej zaawansowane metody leczenia, takie jak:
- Krioterapia: Zamrażanie brodawki ciekłym azotem, które jest bardziej skuteczne niż domowe preparaty do zamrażania.
- Elektrokoagulacja: Usuwanie brodawki za pomocą prądu elektrycznego.
- Laseroterapia: Precyzyjne usuwanie brodawki za pomocą lasera.
- Leczenie farmakologiczne: Stosowanie silniejszych preparatów o działaniu keratolitycznym lub immunomodulującym, często przepisywanych przez lekarza.
- Chirurgiczne wycięcie: W skrajnych przypadkach, gdy inne metody zawiodą, brodawka może zostać wycięta chirurgicznie.
Niezależnie od wybranej metody, kluczowe jest przestrzeganie zaleceń lekarza i dbanie o higienę, aby zapobiec nawrotom i rozprzestrzenianiu się wirusa.
Kiedy należy skonsultować się z lekarzem w sprawie kurzajek
Chociaż kurzajki zazwyczaj nie stanowią poważnego zagrożenia dla zdrowia, istnieją sytuacje, w których wizyta u lekarza dermatologa jest absolutnie konieczna. Samodzielne próby leczenia, zwłaszcza nieumiejętne, mogą prowadzić do powikłań, takich jak infekcje bakteryjne, blizny, a nawet rozprzestrzenianie się zmian na inne części ciała. Dlatego też, w przypadku wątpliwości co do charakteru zmiany skórnej lub gdy domowe metody nie przynoszą oczekiwanych rezultatów, warto zasięgnąć profesjonalnej porady medycznej. Lekarz jest w stanie postawić trafną diagnozę i zaproponować najskuteczniejszą metodę leczenia.
Pierwszym sygnałem alarmowym, który powinien skłonić do wizyty u specjalisty, jest ból. Jeśli kurzajka powoduje dyskomfort podczas chodzenia, dotykania, lub sprawia inne dolegliwości bólowe, nie należy zwlekać z konsultacją. Ból może świadczyć o głębszym naciekaniu brodawki lub jej podrażnieniu, a także o potencjalnej infekcji. Szczególnie brodawki podeszwowe, ze względu na nacisk podczas chodu, często bywają bardzo bolesne i wymagają fachowej interwencji.
Kolejnym powodem do niepokoju jest szybkie rozprzestrzenianie się kurzajek. Jeśli jedna brodawka szybko zamienia się w wiele, tworząc skupiska lub pojawiając się w nowych miejscach na ciele, może to oznaczać, że wirus jest bardzo aktywny, a układ odpornościowy ma trudności z jego zwalczaniem. W takiej sytuacji lekarz może zlecić bardziej intensywne leczenie, a także zidentyfikować potencjalne czynniki osłabiające odporność.
Lokalizacja kurzajki również ma znaczenie. Brodawki pojawiające się na twarzy, szyi, lub w okolicy paznokci mogą być szczególnie problematyczne estetycznie i trudniejsze w samodzielnym leczeniu. Samodzielne próby usuwania kurzajek z tych wrażliwych miejsc mogą prowadzić do nieestetycznych blizn, przebarwień, a nawet uszkodzenia mieszków włosowych. Szczególną ostrożność należy zachować w przypadku brodawek zlokalizowanych na powiekach lub w okolicach oczu, gdzie ryzyko uszkodzenia jest bardzo wysokie.
Istotne jest również, aby skonsultować się z lekarzem, jeśli podejrzewamy, że zmiana skórna nie jest kurzajką. Wiele innych schorzeń dermatologicznych, takich jak znamiona barwnikowe, brodawki łojotokowe, czy nawet zmiany nowotworowe, może imitować wygląd brodawki. Wczesne wykrycie i prawidłowa diagnoza są kluczowe dla skutecznego leczenia, zwłaszcza w przypadku zmian o charakterze złośliwym. Lekarz dermatolog dysponuje odpowiednimi narzędziami i wiedzą, aby odróżnić kurzajkę od innych zmian skórnych.
Dodatkowo, jeśli osoba cierpi na choroby, które znacząco obniżają odporność (np. cukrzyca, HIV, choroby autoimmunologiczne) lub jest w trakcie leczenia immunosupresyjnego, obecność kurzajek może wymagać szczególnej uwagi i konsultacji lekarskiej. W takich przypadkach ryzyko powikłań i trudności w leczeniu są wyższe. Lekarz oceni ogólny stan zdrowia pacjenta i dobierze najbezpieczniejszą i najskuteczniejszą terapię.
Wreszcie, nawet jeśli kurzajki nie sprawiają bólu i nie rozprzestrzeniają się, a domowe metody leczenia okazują się nieskuteczne po dłuższym czasie stosowania, warto zasięgnąć porady lekarza. Profesjonalne metody leczenia, takie jak krioterapia, laseroterapia czy elektrokoagulacja, często są szybsze i skuteczniejsze od domowych sposobów. Nie należy również bagatelizować problemu, ponieważ kurzajki mogą być źródłem dyskomfortu estetycznego i psychologicznego.